¿Qué es la prostatitis? Hablaremos de las causas, el diagnóstico y los métodos de tratamiento en un artículo de un médico urólogo con 28 años de experiencia.
Definición de enfermedad. Causas de la enfermedad
Prostatitis es un proceso inflamatorio del tejido prostático, acompañado de dolor en la zona lumbar, perineo o región pélvica, así como alteraciones en el funcionamiento del tracto urinario inferior.

La glándula prostática (próstata) pertenece al sistema reproductor masculino. Se encuentra delante del recto, debajo de la vejiga y rodea la uretra (uretra). Por eso, cuando la próstata se inflama, ejerce presión sobre la uretra, lo que posteriormente provoca diversos problemas al orinar. La función principal de la próstata es la producción de secreción (líquido), que forma parte de los espermatozoides y los diluye para asegurar la motilidad normal de los espermatozoides.

Las afecciones patológicas de la próstata, como el cáncer o la hiperplasia benigna, se detectan con mayor frecuencia en pacientes de edad avanzada. La prostatitis se diferencia en que afecta a hombres de todos los grupos de edad, pero la enfermedad se presenta con mayor frecuencia en hombres en edad reproductiva (del 8 al 35% de los casos).
La prostatitis ocurre con mayor frecuencia en la práctica de un urólogo. Puede ocurrir de manera repentina (aguda) o gradual, y sus manifestaciones pueden ser constantes y duraderas (crónicas). La forma crónica es mucho más común que la forma aguda. La prostatitis crónica ocupa el quinto lugar entre los veinte principales diagnósticos urológicos.
La prostatitis puede ser una enfermedad independiente o combinada con hiperplasia prostática benigna y cáncer de próstata. En los últimos años se ha producido una disminución en la incidencia de prostatitis en la población masculina: si en 2012 la tasa de incidencia fue de 275 por 100 mil habitantes, en 2017 la incidencia primaria fue de 203 por 100 mil habitantes.
Causas del desarrollo de la prostatitis. Los hay bacterianos (infecciosos) y no bacterianos (no infecciosos). prostatitis infecciosa Es más común en hombres menores de 35 años. La mayoría de las veces, esta forma de la enfermedad es causada por microorganismos gramnegativos, especialmente Enterobacter, Escherichia coli, Serration, Pseudomonas y Proteus, así como por infecciones de transmisión sexual, como gonococos, clamidia, etc. Muy raramente, la prostatitis puede ocurrir debido a Mycobacterium tuberculosis. En la prostatitis bacteriana crónica, la gama de patógenos es más amplia y puede incluir patógenos atípicos. Cabe recordar que la prostatitis bacteriana crónica es una enfermedad polietiológica, es decir, puede tener varias causas.
Factores que contribuyen al desarrollo de la inflamación. en la próstata:
- infecciones de transmisión sexual;
- estados de inmunodeficiencia;
- biopsia de próstata;
- manipulaciones y operaciones invasivas;
- estilo de vida;
- diarrea, estreñimiento;
- contactos homosexuales;
- cambio frecuente de parejas sexuales;
- estilo de vida sedentario, etc.
Prostatitis crónica no bacteriana se diagnostica en pacientes que se quejan de dolor crónico en el área de la próstata, pero no se les ha detectado ningún patógeno infeccioso (bacteriano). A pesar de numerosos estudios, la causa de este tipo de prostatitis crónica no se comprende del todo, pero existen algunos factores que pueden provocar su desarrollo:
- aumento de la presión prostática;
- dolor muscular en el área pélvica;
- trastornos emocionales;
- trastornos autoinmunes (anticuerpos que se supone que combaten las infecciones a veces, por alguna razón, atacan las células de la próstata);
- actividad física;
- vida sexual irregular;
- levantamiento de pesas, etc.
En algunos casos, la prostatitis puede ocurrir después de procedimientos transuretrales como cateterismo uretral o cistoscopia, así como después de una biopsia de próstata transrectal.
Aunque no se ha establecido definitivamente la incidencia real de varios tipos de prostatitis, se proporcionan los siguientes datos:
- la prostatitis bacteriana aguda representa aproximadamente del 5 al 10% de todos los casos de prostatitis;
- prostatitis bacteriana crónica: 6-10%;
- prostatitis crónica no bacteriana: 80-90%;
- prostatitis, incluida la prostatodinia (trastornos neurovegetativos de la función prostática): 20-30%.
Si nota síntomas similares, consulte a su médico. No se automedique, ¡es peligroso para su salud!
Síntomas de prostatitis
Todas las formas de inflamación. A la próstata, además de la asintomática, le une la presencia de los siguientes síntomas:
- dolor en la región lumbar;
- sensaciones de malestar durante la peristalsis intestinal;
- dolor en el perineo o el área pélvica;
- Trastornos en el tracto urinario inferior.
Los principales síntomas del tracto urinario inferior en presencia de prostatitis:
- necesidad frecuente de orinar;
- dificultad para orinar, es decir, chorro débil y necesidad de "esforzarse";
- Dolor ardiente o su intensificación al orinar.
En hombres con diagnóstico prostatitis bacteriana aguda Hay dolor en la zona pélvica y síntomas de disfunción del tracto urinario, como micción frecuente y retención urinaria. Esto puede conducir al desarrollo de manifestaciones sistémicas como fiebre, escalofríos, náuseas, vómitos y malestar general. La prostatitis bacteriana aguda se caracteriza por un inicio brusco de la enfermedad con un cuadro clínico claro. Esta es una enfermedad grave.
Hombres con diagnóstico prostatitis bacteriana crónica Observan síntomas periódicos que aumentan y disminuyen. Durante la exacerbación, se notan dolor y malestar. El dolor se localiza principalmente en la base del pene, alrededor o encima del ano. El dolor también puede ocurrir justo encima del hueso púbico o en la parte baja de la espalda y extenderse al pene y los testículos. La defecación también se vuelve dolorosa. A veces se desarrollan signos de infección de las partes inferiores del sistema urinario: dolor ardiente y micción frecuente, necesidad frecuente. Estos síntomas se pueden confundir con los de la prostatitis bacteriana aguda, pero suele ser de aparición repentina, escalofríos, fiebre, debilidad, dolor en todo el cuerpo, en la zona lumbar y también en los genitales, micción frecuente y dolorosa, dolor durante la eyaculación. Si nota tales síntomas, debe consultar inmediatamente a un médico.
Si el examen moderno estándar no ha establecido que el dolor crónico es causado por un proceso patológico en la glándula prostática, entonces estamos ante una prostatitis crónica no bacteriana, también llamada síndrome de dolor pélvico crónico (el término se utiliza desde 2003). En presencia del síndrome de dolor pélvico crónico, la calidad de vida de un hombre se reduce significativamente, ya que este síndrome en ocasiones conduce a diversos trastornos psicológicos y sexuales:
- aumento de la fatiga;
- sentimiento de impotencia;
- disfunción eréctil;
- eyaculación dolorosa;
- dolor después del coito, etc.
En la prostatitis crónica no bacteriana/síndrome de dolor pélvico crónico, hay una sensación de malestar o dolor constante en la parte baja de la espalda, con mayor frecuencia en la base del pene y alrededor del ano, que es molesto durante al menos 3 meses. Las sensaciones dolorosas se localizan en un "órgano diana" o en varios órganos pélvicos. Muy a menudo, con esta forma de prostatitis, el dolor se localiza en la glándula prostática (46%).
En la prostatitis crónica, los trastornos sexuales tienen varias características. En primer lugar, todos los componentes de la función copulativa (sexual) del hombre se alteran en diversos grados: libido, erección, eyaculación. En segundo lugar, los trastornos sexuales ocurren predominantemente en personas con una larga historia (más de cinco años) de la enfermedad. En tercer lugar, la disfunción sexual suele ser el principal motivo de visita al médico.
La disfunción eréctil se observa en el 30% de los pacientes que padecen prostatitis crónica, en gran parte debido al factor psicógeno: una percepción catastrófica de la enfermedad.
Los síntomas de la prostatitis ocurren al menos una vez en la vida en el 50% de los hombres.
Patogenia de la prostatitis.
El mecanismo de desarrollo de la prostatitis es multifacético y muy complejo. En su desarrollo intervienen muchos factores. La mayoría de los casos de prostatitis bacteriana aguda son causados por una cascada de procesos desencadenados por una infección uretral ascendente o reflujo intraprostático (reflujo de orina).
La penetración de microorganismos en la glándula prostática es posible por vía ascendente (a través de la uretra) o transrectal por vía linfática. La diarrea y el estreñimiento asociados con una violación de la función de barrera del recto se consideran un factor provocador de prostatitis crónica. Sin embargo, el mecanismo de penetración de los microorganismos en la próstata aún no está definido con precisión.
El trastorno urinario con prostatitis puede ser consecuencia de:
- aumentar el tono de los músculos lisos de la uretra prostática debido al aumento de la actividad de los receptores adrenérgicos;
- agrandamiento de la próstata o estrechamiento de la uretra, lo que provoca un flujo de orina turbulento, obstrucción de la salida de la vejiga y reflujo intraprostático.
Posteriormente, se produce una violación del drenaje de los conductos prostáticos, estancamiento de las secreciones prostáticas, edema, activación de la cascada del ácido araquidónico, inflamación e isquemia. Se forma un círculo vicioso de cambios patológicos.
Clasificación y etapas de desarrollo de la prostatitis.
Hay 4 categorías (tipos) principales de prostatitis.
- Prostatitis bacteriana aguda (categoría I).
- Prostatitis bacteriana crónica (categoría II).
- Prostatitis/síndrome crónico no bacteriano Dolor pélvico crónico (categoría III). Puede ser inflamatorio (categoría III A) o no inflamatorio (categoría III B).
- Prostatitis inflamatoria asintomática. Prostatitis histológica detectada mediante biopsia de próstata (categoría IV).
Prostatitis bacteriana crónica, a diferencia de picante, Se manifiesta en episodios recurrentes de exacerbación con presencia o ausencia de remisiones completas entre ellos. Los síntomas suelen ser menos graves que los de la prostatitis aguda.
Clasificación del Instituto Nacional Americano de Salud .
- Tipo I (prostatitis bacteriana aguda) - infección aguda de la próstata: los síntomas de la enfermedad aparecen repentinamente. Escalofríos, fiebre, dolor en todo el cuerpo, debilidad, dolor en la zona lumbar y genital, micción frecuente y dolorosa, dolor durante la eyaculación. Los posibles síntomas de la prostatitis bacteriana aguda pueden incluir sangre en la orina y/o en el líquido seminal. Rara vez visto. Tratado eficazmente con antibióticos.
- Tipo II (prostatitis bacteriana crónica): infección crónica o recurrente de la próstata: los síntomas son los mismos que los de la prostatitis aguda, pero aparecen gradualmente y son menos pronunciados. Es posible que se requieran varios ciclos de terapia con antibióticos.
- III tipo (prostatitis crónica no bacteriana y síndrome de dolor pélvico crónico): no hay evidencia de infección.
- tipo III A: la presencia de leucocitos en la eyaculación/secreción prostática/tercera porción de orina obtenida después del masaje prostático.
- tipo IIIB: ausencia de leucocitos en el eyaculado/secreción prostática/tercera porción de orina obtenida tras el masaje prostático. Dolor en la zona lumbar y genital, necesidad frecuente de orinar, dificultad para orinar (a menudo por la noche), ardor o dolor al orinar y eyaculación. Representa alrededor del 90% de todos los casos de prostatitis. No existen causas conocidas ni tratamientos clínicamente probados.
- tipo IV (prostatitis inflamatoria asintomática): a veces aumenta el número de leucocitos en la sangre. No requiere tratamiento. Detectado durante la biopsia de próstata.
Los límites entre las diferentes formas de prostatitis son borrosos.
Complicaciones de la prostatitis
En caso de daño inflamatorio a la próstata, los órganos cercanos están involucrados en el proceso patológico: tubérculo seminal, glándulas de Cooper, vesículas seminales y uretra posterior. La infección puede penetrar simultáneamente en la próstata y los órganos circundantes.
vesiculitis - inflamación de las vesículas seminales. El dolor se localiza en la ingle y profundamente en la pelvis, y se irradia al sacro. El dolor suele ser unilateral, ya que ambas vesículas seminales se ven afectadas en distintos grados. La vesiculitis puede ser asintomática. La única queja de los pacientes puede ser la presencia de sangre en el semen. También se observan piuria periódica (pus en la orina) y piospermia (pus en la eyaculación).

Uretritis posterior, coliculitis (inflamación del tubérculo seminal). En la prostatitis, la infección penetra en el tubérculo seminal, esto se explica por la proximidad de la próstata a los conductos excretores.
Absceso de próstata. Los microorganismos patógenos que causan prostatitis también pueden causar un absceso de próstata. Esta es una enfermedad séptica (bacteriana) grave, que se acompaña de debilidad, fiebre, escalofríos y sudoración intensa. En algunos casos, se observan alteraciones de la conciencia y delirio. El paciente requiere hospitalización.
Esclerosis de próstata (fibrosis). Esta es una complicación tardía de la prostatitis, que se basa en la sustitución del tejido prostático por cicatrices (degeneración del tejido conectivo, es decir, esclerosis), lo que provoca que la glándula se encoja, disminuya de tamaño y pierda por completo su función. Como regla general, los síntomas escleróticos se desarrollan mucho después del inicio del proceso inflamatorio en la próstata.
Quistes de próstata. Estas formaciones pueden contribuir a la formación de cálculos en la próstata. Una infección en el quiste puede provocar un absceso de próstata. Diagnosticar un quiste de próstata mediante ecografía no es difícil. También se pueden identificar mediante tacto rectal.
Piedras en la próstata. Ocurren con bastante frecuencia. Las causas de la enfermedad no se comprenden completamente, pero la mayoría de los expertos coinciden en que surgen como resultado de un proceso inflamatorio prolongado en la glándula prostática. Los cálculos pueden ser únicos o múltiples, con un diámetro de 1 a 4 mm. Las piedras grandes son raras. Los cálculos obstruyen la glándula, lo que hace que la secreción se estanque en ella, la glándula se estire demasiado y se formen quistes separados que se infectan. Los pacientes con cálculos en la próstata tienen que lidiar con un dolor sordo constante en el perineo. El dolor se extiende a la cabeza del pene y provoca una necesidad frecuente de orinar, que se vuelve difícil y dolorosa.

Esterilidad.La prostatitis crónica prolongada reduce principalmente la función motora de los espermatozoides, dejándolos completamente inmóviles. Una de las consecuencias es una interrupción en su producción, la formación de espermatozoides inmaduros que tienen una forma anormalmente alterada (y en menor número que antes).
Trastorno de la eyaculación. La prostatitis de todas las formas causa disfunción sexual. Al principio, los pacientes experimentan eyaculación precoz, teniendo una erección normal, que luego se debilita y el grado de orgasmo disminuye. La existencia prolongada de prostatitis crónica contribuye a una disminución en la producción de hormonas sexuales masculinas y a un debilitamiento de la libido.
Disfunción eréctil. Se ha descrito una asociación entre prostatitis crónica/síndrome de dolor pélvico crónico y disfunción eréctil. Este trastorno es especialmente doloroso para los hombres.
Diagnóstico de prostatitis
La aparición de los primeros signos de inflamación de la próstata requiere una consulta inmediata con un médico. El urólogo descartará muchas enfermedades que tienen manifestaciones similares y determinará a qué categoría (tipo) pertenece la enfermedad. Antes de elegir el tratamiento, el especialista realizará los exámenes necesarios y se ofrecerá a someterse a pruebas de evaluación.
¿Qué preguntas podría hacer el médico?
En la cita, el médico definitivamente aclarará: la duración de las manifestaciones clínicas de la enfermedad, la ubicación y la naturaleza del dolor, por ejemplo en el perineo, el escroto, el pene y la parte interna del muslo; cambios en la naturaleza de los espermatozoides (presencia de pus y sangre).
En la cita, el urólogo le pedirá que complete cuestionarios especiales, uno de ellos es el índice de síntomas de prostatitis crónica.
El paciente debe hacer preguntas al médico. sobre qué pruebas y estudios serán necesarios, cómo prepararme para ellos, qué tratamiento piensa recetarme y dónde puedo obtener más información sobre la enfermedad.
El diagnóstico de prostatitis bacteriana crónica se establece cuando los síntomas duran al menos tres meses.
El examen incluirá:
- Tacto rectal digital de la glándula para determinar el grado de agrandamiento de la próstata y su consistencia.
- Análisis de secreción prostática, orina y/o eyaculación.
- Detección de infección urogenital.
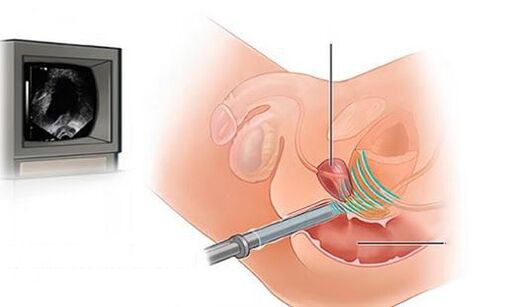
- Examen ecográfico del sistema urinario (riñones, próstata, vejiga con determinación de orina residual).
- Estudio urodinámico.
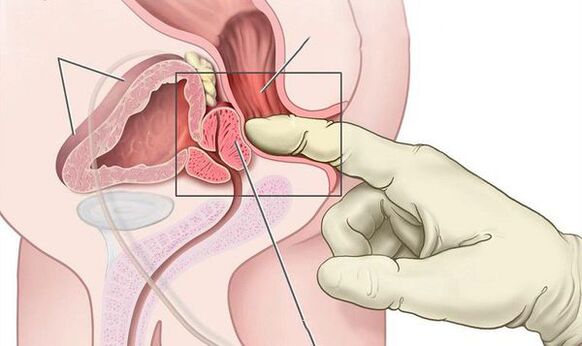
En casos de prostatitis bacteriana aguda, el tacto rectal puede revelar una próstata inflamada y dolorosa. El masaje de próstata está contraindicado ya que puede provocar bacteriemia y sepsis.
La prueba más importante al examinar a pacientes con prostatitis bacteriana aguda es el cultivo de secreciones prostáticas. Para determinar la categoría de prostatitis crónica, el cultivo cuantitativo y la microscopía de diferentes porciones de orina y secreciones prostáticas obtenidas después del masaje de la próstata siguen siendo métodos importantes.
Androflor es un estudio integral de la microbiocenosis del tracto urogenital en hombres mediante el método PCR. Le permite determinar la composición cualitativa y cuantitativa de la microflora. Utilizado para el diagnóstico y seguimiento del tratamiento de enfermedades infecciosas inflamatorias del sistema genitourinario.
Después de identificar la causa de la enfermedad, el médico recomendará un curso de tratamiento. Hay que recordar que utilizando métodos estándar sólo en el 5-10% de los casos es posible identificar una infección que, en última instancia, conduce a la prostatitis.
¿Cuál es la conexión entre la prostatitis, el antígeno prostático específico (PSA) y el cáncer de próstata?
La medición de los niveles de PSA total y de PSA libre en la prostatitis no proporciona información diagnóstica adicional. Se sabe que en el 60 y el 20% de los pacientes con prostatitis bacteriana aguda y crónica, el nivel del antígeno prostático específico (PSA) aumenta, respectivamente. Después del tratamiento, los niveles de PSA disminuyen en el 40% de los pacientes. El PSA no se considera un marcador específico del cáncer de próstata, ya que su nivel puede estar elevado en la hiperplasia prostática benigna y la prostatitis.
Tratamiento de la prostatitis
El papel principal en el tratamiento de la patología se le da a la terapia con medicamentos.
Tratamiento con bloqueadores alfa1
A los pacientes que se quejan de dificultad para orinar se les recetan bloqueadores alfa1. Estos medicamentos ayudan a facilitar la micción y a relajar los músculos de la próstata y la vejiga. A algunos pacientes se les recetan medicamentos para reducir los niveles hormonales, lo que puede ayudar a reducir el tamaño de la glándula y reducir las molestias. Los relajantes musculares pueden ayudar a aliviar el dolor causado por la inflamación de la próstata que ejerce presión sobre los músculos cercanos. Si hay dolor, los medicamentos antiinflamatorios no esteroides pueden ayudar.
La terapia antibacteriana estándar en la mayoría de los casos no conduce a una reducción en el número de recaídas de la enfermedad y, por lo tanto, a menudo se utiliza y también se prescribe un enfoque integrado. medicamentos auxiliares: bioestimulantes, extractos de diversas plantas e insectos y sus componentes biológicos, que pueden presentarse en forma supositorios rectales. A pesar del gran arsenal de medicamentos, la eficacia de su uso sigue siendo insuficiente.
Fisioterapia para el tratamiento de la prostatitis.
Para la prostatitis crónica de las categorías II, III A y III B, también se pueden utilizar métodos fisioterapéuticos:
- masaje de la próstata (próstata);
- terapia con láser;
- hipertermia y termoterapia por microondas;
- estimulación eléctrica con corrientes moduladas mediante electrodos cutáneos o rectales;
- acupuntura (acupuntura).
La eficacia y seguridad de estos métodos de tratamiento aún están en estudio. También se utiliza para tratar la prostatitis.métodos tradicionales, Por ejemplo hirudoterapia. No se ha demostrado la eficacia y seguridad de este método para el tratamiento de la prostatitis.
Administración de células madre
La terapia celular (inyecciones de células madre) en el tratamiento de la prostatitis es hoy una técnica prometedora que se encuentra en las primeras etapas de desarrollo. Por el momento, sobre la inyección de células madre en la próstata, sólo podemos tener hipótesis sobre sus mecanismos, así como datos empíricos obtenidos por distintos grupos de investigadores.
Tratamiento quirúrgico de la prostatitis.
Los métodos quirúrgicos se utilizan únicamente para tratar las complicaciones de la prostatitis: abscesos y supuración de las vesículas seminales.
El tratamiento del síndrome de dolor pélvico crónico requiere una consideración aparte. No es necesario tratar la prostatitis inflamatoria asintomática (categoría IV) a menos que el paciente planee someterse a una cirugía de próstata. En este caso, el paciente recibe un tratamiento profiláctico con antibióticos.
Dieta y estilo de vida para la prostatitis.
No se requiere una dieta especial para la prostatitis, pero comer muchas verduras, carnes magras y productos lácteos mejorará la función intestinal. Es importante consumir una cantidad suficiente de fibra, alimentos ricos en vitamina E (germen de trigo, aceite de maíz, etc.), se debe sustituir el azúcar por miel natural. Una nutrición adecuada para la prostatitis puede mejorar la función intestinal y reducir la probabilidad de recaída o acelerar la recuperación. Se recomienda seguir un estilo de vida saludable, beber más líquidos y limitar la cafeína y el alcohol.
Pronóstico. Prevención
La prostatitis aguda a menudo progresa a la etapa crónica, incluso con un tratamiento adecuado y oportuno.
No siempre es posible lograr una recuperación completa; sin embargo, con una terapia correcta y consistente y siguiendo las recomendaciones del médico, es posible eliminar las molestias y el dolor. Independiente tratamiento de la prostatitis en casa puede ser peligroso y provocar complicaciones.
No todos los casos de prostatitis se pueden diagnosticar, pero hay una serie de medidas que puedes tomar para tratar de prevenir que ocurra. Los mismos pasos pueden ayudar a controlar los síntomas existentes:
- Beba más líquidos. Beber muchos líquidos provoca micción frecuente, lo que facilita la lixiviación de agentes infecciosos de la parte prostática de la uretra.
- Vacíe su vejiga con regularidad.
- Evite la irritación uretral. Limite el consumo de cafeína, comidas picantes y alcohol.
- Reducir la presión sobre la próstata. Los hombres que andan en bicicleta con frecuencia deben usar un asiento dividido para reducir la presión sobre el área de la próstata.
- Manténgase sexualmente activo.














